Описание слайда:
Инкубационный период колеблется от 4 до 15 дней (чаще около недели). Заболевание, как правило, начинается остро. К 2—4-му дню болезни лихорадка и симптомы общей интоксикации достигают наибольшей выраженности. С первых дней появляется слабость, головная боль, миалгия и артралгия, несколько позже — боли в горле при глотании. Температура тела 38—40° С. Длительность лихорадки 1—3 недели, реже дольше.
Инкубационный период колеблется от 4 до 15 дней (чаще около недели). Заболевание, как правило, начинается остро. К 2—4-му дню болезни лихорадка и симптомы общей интоксикации достигают наибольшей выраженности. С первых дней появляется слабость, головная боль, миалгия и артралгия, несколько позже — боли в горле при глотании. Температура тела 38—40° С. Длительность лихорадки 1—3 недели, реже дольше.
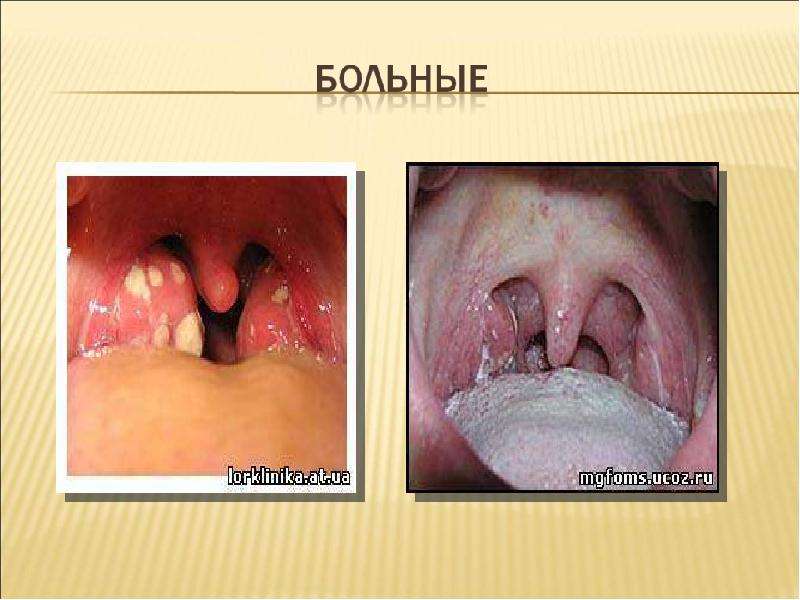
Тонзиллит появляется с первых дней болезни или развивается позднее на фоне лихорадки и других проявлений болезни (с 5—7-го дня). Он может быть катаральным, лакунарным или язвенно-некротическим с образованием фибринозных пленок (напоминающих иногда дифтерийные). Некротические изменения в зеве выражены особенно сильно у больных со значительным агранулоцитозом.
Лимфаденопатия наблюдается почти у всех больных. Чаще поражаются углочелюстные и заднешейные лимфатические узлы, реже — подмышечные, паховые, кубитальные. Поражаются не только периферические лимфатические узлы. У некоторых больных может наблюдаться довольно выраженная картина острого мезаденита. У 25% больных отмечается экзантема. Сроки появления и характер сыпи изменяются в широких пределах. Чаще она появляется на 3—5-й день болезни, может иметь макуло-папулезный (кореподобный) характер, мелкопятнистый, розеолезный, папулезный. Элементы сыпи держатся 1-3 дня и бесследно исчезают. С 3—5-го дня болезни почти у всех больных увеличивается печень и селезенка, увеличение сохраняется до 3—4 нед. Особенно выражены изменения печени при желтушных формах инфекционного мононуклеоза. Увеличивается содержание сывороточного билирубина, повышается активность аминотрансфераз, особенно АсАТ, повышается активность щелочной фосфатазы.
В периферической крови отмечается лейкоцитоз (9—10 х 109/л), число одноядерных лейкоцитов (лимфоциты, моноциты, атипичные мононуклеары) к концу 1-й недели достигает 80—90%. Мононуклеарная реакция сохраняется несколько месяцев (3—6) и даже лет.