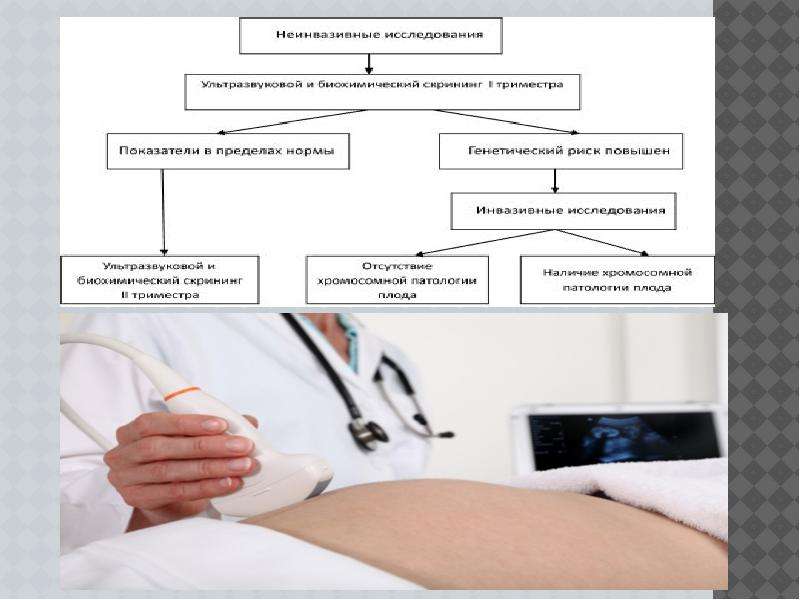
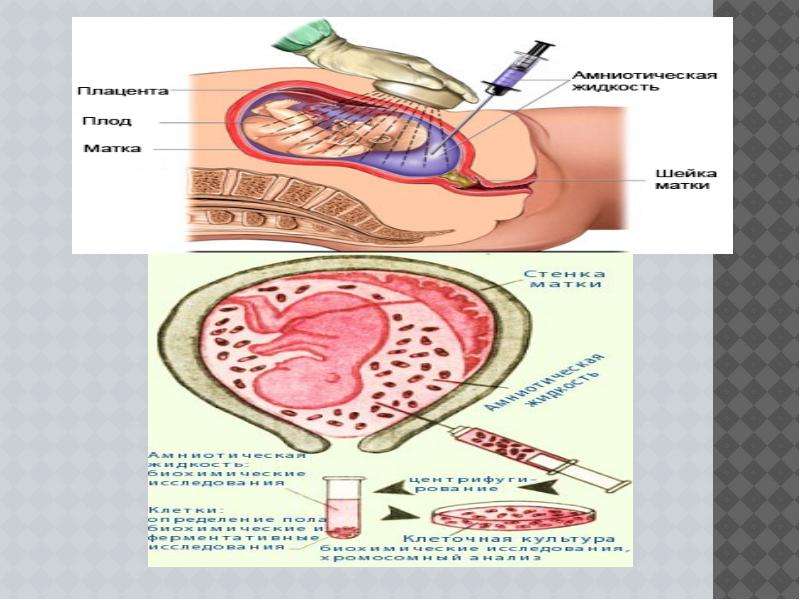
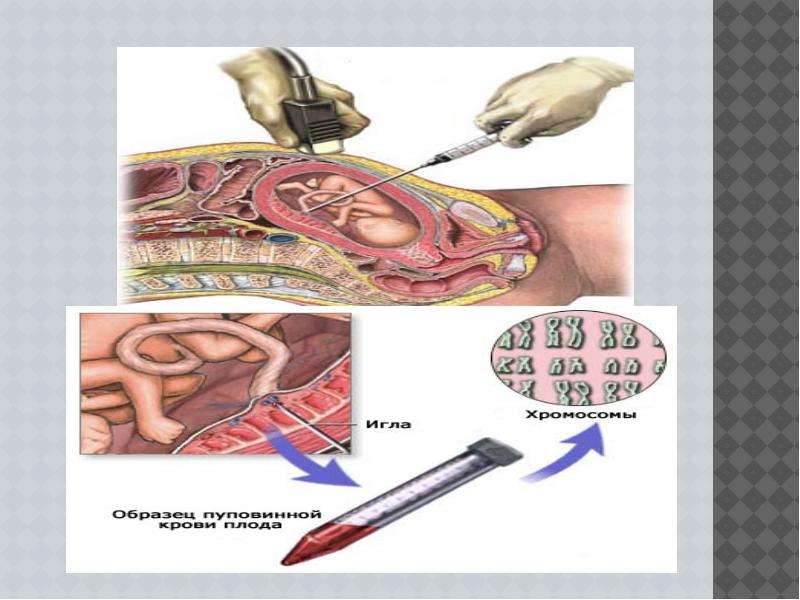
Описание слайда:
Жүктіліктің II трисместрінде (20 – 22 аптада) жасалған УДЗ кезінде ұрықтың даму ақауларының барлық түрлерін анықтауға болады. Ұрықтың хромосомдық патологиялары маркерлерінің спектрі I триместрге карағанда, жүктіліктің I I триместрінде әлдеқайда кеңдеу болады. Оларға жатады; бас миының бүйір қарыншаларының тамырлық өрімінің кисталары, шамадан тыс мойын қыртысы, ветрикуломегалия, бассүйегінің (“құлпынай”, “лимон”) және мишықтың (“банан”) аномальді пішіні, пиелоэктазия, мойынның кистозды гигромасы, ішектің гиперэхогенділігі, ұрықтың иммунды емес шемені, ұрық дамуының кідіруінің симметриялы түрі. Жүктіліктің I және I I триместрлерінде анықталған даму ақаулары жүктілікті үзуге негіз болып табылады. Хромосомды патологияның эхомаркерлері ұрықтың кариотипін анықтауға көрсетікш болады. Жүктіліктің II трисместрінде (20 – 22 аптада) жасалған УДЗ кезінде ұрықтың даму ақауларының барлық түрлерін анықтауға болады. Ұрықтың хромосомдық патологиялары маркерлерінің спектрі I триместрге карағанда, жүктіліктің I I триместрінде әлдеқайда кеңдеу болады. Оларға жатады; бас миының бүйір қарыншаларының тамырлық өрімінің кисталары, шамадан тыс мойын қыртысы, ветрикуломегалия, бассүйегінің (“құлпынай”, “лимон”) және мишықтың (“банан”) аномальді пішіні, пиелоэктазия, мойынның кистозды гигромасы, ішектің гиперэхогенділігі, ұрықтың иммунды емес шемені, ұрық дамуының кідіруінің симметриялы түрі. Жүктіліктің I және I I триместрлерінде анықталған даму ақаулары жүктілікті үзуге негіз болып табылады. Хромосомды патологияның эхомаркерлері ұрықтың кариотипін анықтауға көрсетікш болады. Ұрықтың пайда болағн және тұқым қуалаушылық ауруларын анықтаудың скринингтік әдістеріне ана қанында биохимиялық сарысу , I маркерлері (РАРР – А, α – ФП және β – ХГ) деңгейін тексеру жатады. РАРР – А және β –ХГ деңгейін 10 – 13 аптада және α ФП және β – ХГ деңгейін 16 -20 аптада анықтайды. Даун синдромды ұрықпен жүктілікте сәйкес гестациялық мерзіммен салыстырғанда РАРР –А деңгейі төмен, ал β – ХГ деңгейі қалыптыдан жоғары болады. Ана қанында α – ФП концентрациясының жоғарлап, β – ХГ деңгейінің төмендеуі ОЖЖ (анэнцефалия, энцефалоцеле, жұлын жарығы), алдыңғы іш қабырғасының (омфалоцеле, гастрошизис), беттің (жоғары ерін мен қатты таңдайдың жырығы) даму ақауын көрсетеді.